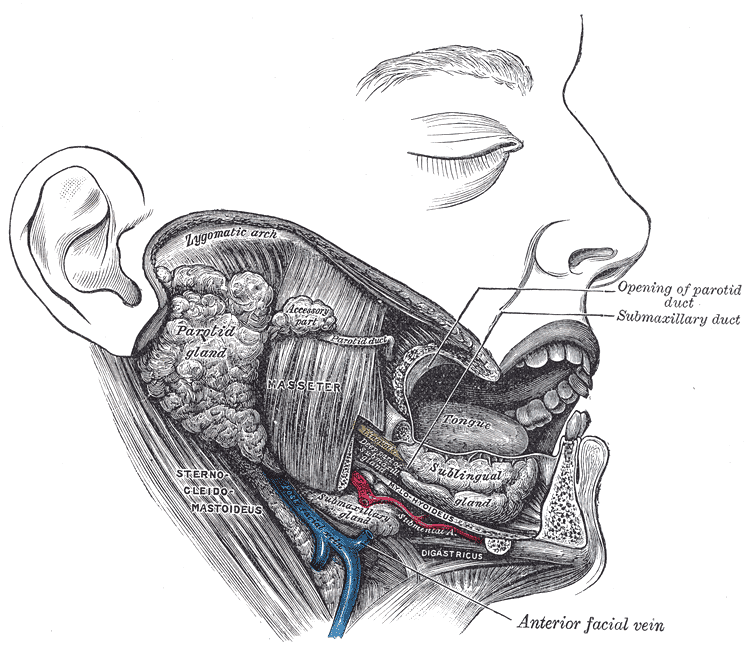
Patologia delle ghiandole salivari
Le ghiandole salivari sono organi responsabili della produzione e secrezione della saliva, che svolge un ruolo essenziale nella digestione, nella protezione della mucosa orale e nella lubrificazione del cavo orale. Le principali ghiandole salivari sono tre: la ghiandola parotide, la ghiandola sottomandibolare e le ghiandola sottolinguale. Oltre a queste, esistono anche ghiandole salivari minori, distribuite lungo la mucosa orale. Le patologie delle ghiandole salivari possono essere di natura infiammatoria, ostruttiva, autoimmune o neoplastica. Di seguito sono descritti i principali disturbi:
1. Scialoadenite (Infiammazione delle Ghiandole Salivari)
La scialoadenite è un’infiammazione che può colpire una o più ghiandole salivari, spesso causata da infezioni batteriche o virali. Tra i principali patogeni responsabili ci sono gli stafilococchi e gli streptococchi. Può verificarsi in modo acuto o cronico.
- Sintomi: Dolore e gonfiore della ghiandola interessata, febbre, ridotta produzione di saliva, secchezza delle fauci (xerostomia) e, in alcuni casi, secrezione purulenta.
- Trattamento: Gli antibiotici sono utilizzati per le infezioni batteriche, mentre le infezioni virali come la parotite (orecchioni) richiedono un trattamento sintomatico. Si raccomanda una buona idratazione e massaggio delle ghiandole per favorire il drenaggio della saliva.
2. Calcolosi Salivare (Scialolitiasi)
La scialolitiasi è caratterizzata dalla formazione di calcoli (pietre) nelle ghiandole salivari, più frequentemente nella ghiandola sottomandibolare. I calcoli possono ostruire i dotti salivari, causando ristagno della saliva e infiammazione.
- Sintomi: Dolore, gonfiore intermittente che peggiora durante o dopo i pasti, sensazione di tensione o fastidio nella zona delle ghiandole. Nei casi più gravi, può verificarsi infezione associata (scialoadenite).
- Trattamento: Il trattamento prevede la rimozione del calcolo, che può avvenire mediante massaggio manuale, tecniche endoscopiche (scialoendoscopia) o chirurgicamente nei casi più complessi.
3. Patologie Autoimmuni
Tra le diverse patologie autoimmuni che possono colpire le ghiandole salivari, la più frequente è la sindrome di Sjögren.
Si tratta di una malattia che colpisce principalmente le ghiandole salivari e lacrimali, causando una progressiva riduzione della produzione di saliva (xerostomia) e lacrime (xeroftalmia).
- Sintomi: Secchezza della bocca, difficoltà a deglutire, carie dentale frequente, aumento del rischio di infezioni orali, secchezza oculare e affaticamento generalizzato.
- Trattamento: Non esiste una cura definitiva, ma il trattamento mira a migliorare i sintomi con l’uso di sostituti salivari, stimolanti della salivazione, idratazione frequente e trattamenti specifici per la protezione degli occhi.
4. Tumori delle Ghiandole Salivari
Le ghiandole salivari possono essere sede di tumori benigni e maligni. Tra i tumori benigni più comuni si trova l’adenoma pleomorfo, che colpisce principalmente la ghiandola parotide. I tumori maligni, seppur meno frequenti, comprendono il carcinoma mucoepidermoide e il carcinoma adenoide cistico.
- Tumori Benigni: L’adenoma pleomorfo si presenta come una massa mobile, indolore e a crescita lenta. Nonostante la sua benignità, può trasformarsi in maligno, motivo per cui si raccomanda la rimozione chirurgica.
- Tumori Maligni: I tumori maligni delle ghiandole salivari possono causare dolore, paralisi facciale (se colpiscono il nervo facciale, particolarmente nella parotide), e sono generalmente più aggressivi. La diagnosi precoce è essenziale per un trattamento efficace.
- Trattamento: Il trattamento dei tumori benigni prevede la rimozione chirurgica della ghiandola interessata (parotidectomia, scialoadenectomia), mentre i tumori maligni richiedono un approccio multidisciplinare con chirurgia, radioterapia e, in alcuni casi, chemioterapia.
5. Cisti delle Ghiandole Salivari
Le cisti possono formarsi all’interno delle ghiandole salivari o dei loro dotti, causando gonfiore localizzato. Le cisti salivari possono essere congenite o acquisite, e includono la mucocele e il ranula, entrambe lesioni benigne.
- Sintomi: Gonfiore indolore, fluttuante, localizzato sotto la lingua (nel caso del ranula) o nella mucosa orale. Le cisti possono aumentare di dimensioni gradualmente.
- Trattamento: In caso di cisti di grandi dimensioni o fastidiose, il trattamento è chirurgico, con l’asportazione della cisti o, nei casi più gravi, della ghiandola coinvolta.
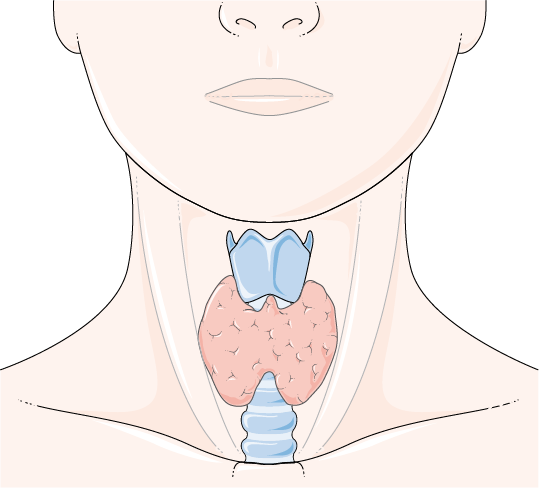
Malattie della Tiroide
La tiroide è una ghiandola endocrina a forma di farfalla situata alla base del collo, davanti alla trachea, e ha il compito di produrre gli ormoni tiroidei (T3 – triiodotironina e T4 – tiroxina), fondamentali per il metabolismo corporeo, la crescita e lo sviluppo. Le patologie della tiroide sono molto comuni e possono influenzare diverse funzioni del corpo, causando alterazioni ormonali o strutturali. Le principali condizioni che coinvolgono la tiroide includono ipotiroidismo, ipertiroidismo, tiroiditi, noduli e tumori tiroidei.
1. Ipotiroidismo
L’ipotiroidismo è una condizione in cui la tiroide produce una quantità insufficiente di ormoni tiroidei. Può essere congenito o acquisito e le cause più comuni includono la tiroidite di Hashimoto, un disordine autoimmune.
- Sintomi: Stanchezza, aumento di peso, pelle secca, intolleranza al freddo, costipazione, depressione, eccessiva sonnolenza e irregolarità mestruali. Nei bambini, può influenzare la crescita e lo sviluppo mentale.
- Trattamento: Il trattamento principale è la terapia ormonale sostitutiva con levotiroxina, che mira a normalizzare i livelli di ormone tiroideo nel sangue e migliorare i sintomi.
2. Ipertiroidismo
L’ipertiroidismo è una condizione caratterizzata da una produzione eccessiva di ormoni tiroidei. Le cause principali includono la malattia di Graves, un disordine autoimmune, e i noduli tiroidei iperfunzionanti (gozzo nodulare tossico o adenoma tossico).
- Sintomi: Perdita di peso non intenzionale, nervosismo, irritabilità, tremori, intolleranza al caldo, sudorazione eccessiva, palpitazioni, aumento della frequenza cardiaca, diarrea, debolezza muscolare e alterazioni del ciclo mestruale.
- Trattamento: I farmaci antitiroidei, la terapia con iodio radioattivo e, in alcuni casi, la chirurgia (tiroidectomia) sono le opzioni principali per ridurre la produzione di ormoni tiroidei. La scelta del trattamento dipende dalla gravità della malattia e dalle condizioni del paziente.
3. Tiroiditi
Le tiroiditi sono infiammazioni della tiroide, che possono essere acute, subacute o croniche. La più comune è la tiroidite di Hashimoto, una malattia autoimmune che porta all’ipotiroidismo nel tempo. Altre forme includono la tiroidite subacuta di De Quervain, spesso associata a infezioni virali, e la tiroidite silente.
- Sintomi: Dolore e gonfiore al collo, febbre (nel caso di tiroiditi acute e subacute), variazioni della funzione tiroidea (può iniziare con ipertiroidismo e progredire verso ipotiroidismo nella tiroidite di Hashimoto).
- Trattamento: Nelle forme autoimmuni come la tiroidite di Hashimoto, si utilizza la terapia sostitutiva con levotiroxina per l’ipotiroidismo. Nelle tiroiditi subacute si somministrano antinfiammatori e corticosteroidi per alleviare il dolore e l’infiammazione.
4. Noduli Tiroidei
I noduli tiroidei sono formazioni anomale all’interno della tiroide. Sono molto comuni e nella maggior parte dei casi sono benigni. Tuttavia, una piccola percentuale può essere maligna. Possono essere singoli o multipli (gozzo multinodulare).
- Sintomi: La maggior parte dei noduli è asintomatica e viene scoperta incidentalmente durante esami ecografici. I noduli più grandi possono causare sintomi compressivi come difficoltà a deglutire o respirare, oppure possono essere visibili o palpabili alla base del collo.
- Trattamento: Il trattamento dipende dalle dimensioni e dalle caratteristiche del nodulo. I noduli benigni di piccole dimensioni possono essere monitorati nel tempo, mentre i noduli sospetti o maligni richiedono un approfondimento diagnostico (agoaspirato) e, in alcuni casi, la rimozione chirurgica (tiroidectomia).
5. Gozzo
Il gozzo è un ingrossamento della tiroide che può essere diffuso (coinvolge l’intera ghiandola) o nodulare (formazione di noduli). Le cause includono carenza di iodio, ipotiroidismo, ipertiroidismo e altre condizioni.
- Sintomi: Il gozzo può essere asintomatico o causare gonfiore alla base del collo, difficoltà a deglutire o respirare, e alterazioni della voce (raucedine) in casi più avanzati.
- Trattamento: Nei casi di gozzo causato da carenza di iodio, l’integrazione di iodio può essere sufficiente. Se il gozzo è associato a ipertiroidismo o noduli maligni, si può optare per farmaci, terapia con iodio radioattivo o intervento chirurgico.
6. Tumori della Tiroide
I tumori tiroidei possono essere benigni (adenomi) o maligni. I tumori maligni della tiroide includono:
-
Carcinoma papillare: Il tumore tiroideo maligno più comune, a crescita lenta e con una buona prognosi se trattato precocemente.
-
Carcinoma follicolare: È meno comune del papillare, ma con simili caratteristiche prognostiche.
-
Carcinoma midollare: Deriva dalle cellule C della tiroide e può essere ereditario (associato alla sindrome MEN 2).
-
Carcinoma anaplastico: Un tumore raro e molto aggressivo, con una prognosi infausta.
-
Sintomi: Nella maggior parte dei casi, i tumori della tiroide non provocano sintomi nelle fasi iniziali. In seguito, possono manifestarsi come noduli nel collo, raucedine, difficoltà a deglutire o respirare, e, nei casi avanzati, dolore.
-
Trattamento: Il trattamento dei tumori tiroidei maligni include la chirurgia (tiroidectomia totale o parziale), la terapia con iodio radioattivo per distruggere eventuali cellule residue, e, nei casi di carcinoma midollare o anaplastico, trattamenti chemioterapici o radioterapici. Il follow-up post-operatorio è cruciale per monitorare recidive o metastasi.

Linfoadenomegalie Cervicali
I linfonodi cervicali sono parte del sistema linfatico e svolgono un ruolo cruciale nella difesa immunitaria del corpo, filtrando il liquido linfatico e combattendo infezioni e neoplasie. L’ingrandimento dei linfonodi cervicali è una manifestazione comune, spesso aspecifica e autolimitante, che può essere causata da una vasta gamma di condizioni patologiche, che vanno da infezioni comuni a malattie autoimmuni, fino a neoplasie.
1. Cause Infiammatorie e Infettive
Le linfoadenopatie cervicali sono spesso causate da infezioni acute o croniche che colpiscono il tratto respiratorio superiore, la bocca, la gola o le vie aeree. Le infezioni virali, batteriche o fungine sono tra le cause più comuni.
- Infezioni virali: La mononucleosi infettiva (virus di Epstein-Barr), il citomegalovirus, e infezioni come il raffreddore comune o l’influenza possono causare linfoadenopatia. I linfonodi sono generalmente ingrossati, mobili, e dolenti.
- Infezioni batteriche: Le infezioni batteriche, come quelle causate da streptococchi (es. tonsillite, faringite) o da micobatteri (es. tubercolosi), possono provocare linfoadenopatia. In alcuni casi, l’infiammazione può progredire verso l’ascesso.
- Sintomi: Gonfiore dei linfonodi del collo, dolore alla palpazione, febbre, mal di gola, sintomi di infezione come stanchezza, malessere e sudorazione notturna.
- Trattamento: Le infezioni batteriche richiedono antibiotici, mentre le infezioni virali vengono gestite in maniera sintomatica con antinfiammatori e riposo.
2. Cause Autoimmuni
Alcune malattie autoimmuni, come la sarcoidosi o il lupus eritematoso sistemico, possono presentare linfoadenopatie cervicali. In queste patologie, il sistema immunitario attacca erroneamente i tessuti sani, e i linfonodi possono ingrossarsi come risposta infiammatoria.
- Sintomi: Oltre all’ingrossamento dei linfonodi, i pazienti possono manifestare sintomi sistemici come febbre, dolori articolari, affaticamento, e manifestazioni cutanee.
- Trattamento: Si basa su farmaci immunosoppressori o corticosteroidi per controllare l’infiammazione sistemica.
3. Neoplasie
Le linfoadenopatie cervicali possono essere associate a neoplasie, sia benigne che maligne. I tumori maligni del sistema linfatico, come il linfoma di Hodgkin e il linfoma non-Hodgkin, spesso si manifestano con un ingrossamento dei linfonodi del collo. Anche i tumori della testa e del collo, come il carcinoma della laringe, della tiroide o dell’orofaringe, possono metastatizzare ai linfonodi cervicali.
- Sintomi: I linfonodi maligni tendono a essere duri, fissi, non dolenti e in alcuni casi possono crescere rapidamente. Nei pazienti con linfoma, possono essere associati sintomi sistemici come febbre, sudorazioni notturne e perdita di peso.
- Trattamento: Il trattamento delle linfoadenopatie maligne dipende dalla causa sottostante. Nel caso dei linfomi, si utilizzano chemioterapia e radioterapia. Per le metastasi, la gestione include la chirurgia e terapie oncologiche mirate.
4. Linfoadenopatie Reattive
Le linfoadenopatie cervicali reattive sono ingrossamenti benigni dei linfonodi in risposta a stimoli infettivi o infiammatori, come infezioni dentali, tonsilliti o patologie virali comuni. In genere, i linfonodi tornano alla normalità una volta risolta l’infezione.
- Sintomi: Linfonodi ingrossati e mobili, spesso associati a dolore, con un miglioramento parallelo alla risoluzione dell’infezione.
- Trattamento: Solitamente non è necessario un trattamento specifico; il trattamento della causa primaria porta alla regressione dell’ingrossamento dei linfonodi.
5. Diagnosi delle Linfoadenopatie Cervicali
La diagnosi delle linfoadenopatie cervicali richiede una valutazione approfondita tramite:
- Anamnesi: Per identificare infezioni recenti, sintomi sistemici o fattori di rischio per tumori.
- Esame fisico: Palpazione dei linfonodi per valutare la dimensione, consistenza, mobilità e sensibilità al tatto.
- Esami del sangue: Per identificare infezioni, infiammazioni o alterazioni dei linfociti.
- Imaging: L’ecografia del collo è spesso utilizzata per valutare la struttura dei linfonodi. La TC e la RM possono essere utili in casi complessi.
- Biopsia: Se vi è il sospetto di malignità, una biopsia del linfonodo può essere necessaria per determinare la natura della linfoadenopatia.
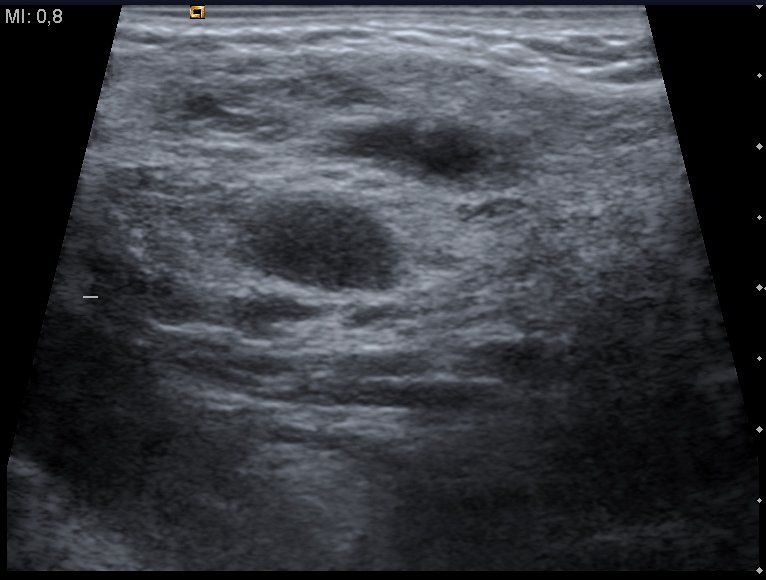
Lesioni cistiche del collo
Cisti del dotto Tireoglosso
Lesione congenita che si forma lungo il tratto residuo del dotto tireoglosso, una struttura embrionale. Si presenta come una massa mobile al centro del collo, che può muoversi con la deglutizione o la protrusione della lingua. Può infettarsi, causando dolore e gonfiore. Il trattamento è chirurgico, con l’asportazione della cisti e del tratto tiroglosso residuo (procedura di Sistrunk).
Cisti Branchiali
Malformazione congenita che si forma a causa di un’anomalia nello sviluppo delle arcate branchiali durante l’embriogenesi. Si manifesta come una massa laterale del collo, spesso indolore ma che può infettarsi e drenare. Il trattamento è chirurgico, con rimozione completa della cisti e del tratto fistuloso.
Cisti Dermoidale
Lesione benigna contenente tessuti derivati dall’ectoderma, come capelli, denti o sebo. Si presenta come una massa indolore e mobile al collo, spesso in aree mediane o para-mediane. Il trattamento è chirurgico, per prevenire infezioni o complicanze future.
Cisti Sebacea
Cisti cutanea che si forma a causa dell’ostruzione delle ghiandole sebacee. Si presenta come una massa indolore sotto la pelle, che può diventare dolente e infiammata in caso di infezione. Il trattamento consiste nell’incisione e drenaggio, seguiti dall’asportazione completa della cisti per prevenire recidive.
Linfangioma
Malformazione linfatica che si manifesta come una massa cistica, spesso molle e comprimibile, nel collo. È una lesione congenita e può variare da una piccola formazione a una massa estesa che coinvolge diverse strutture del collo. Il trattamento può includere chirurgia, scleroterapia o un approccio osservativo in casi meno invasivi.